Keine Angst vor
Prostatakrebs!
+49 (0)89 - 85693 - 2663
+49 (0)89 - 85693 - 2663
Diagnose Prostatakrebs in München -
Therapien und Behandlungen
Wir wollen Ihnen mit dieser Website eine umfassende Information rund um die Diagnose Prostatakrebs geben und Ihnen die Angst vor dieser Erkrankung nehmen. Wenn die Diagnose Prostatakrebs oder Prostatakarzinom gestellt wird, sind die meisten Männer zunächst sehr besorgt, dass sie an dieser Erkrankung versterben und in zweiter Linie, dass ihre Sexualität durch mögliche Folgen der Prostatakrebs-Therapie maßgeblich beeinträchtigt wird.
Ganz wichtig: Das Prostatakarzinom, also die bösartige Krebserkrankung der Prostata, wird zum Teil nur engmaschig beobachtet, in vielen Fällen durch Operation oder Strahlentherapie geheilt und die wenigsten Männer versterben an dieser Erkrankung. Die überwiegende Mehrheit unserer Prostatakrebs-Patienten zeigt nach der Behandlung keine funktionellen Einschränkungen wie Harninkontinenz (Probleme beim Wasser-Halten) oder Impotenz (Erektile Dysfunktion oder ED).
Interview mit Dr. med. Roland Lang
+49 (0)89 - 85693 - 2663
noch Fragen?
Kontaktformular
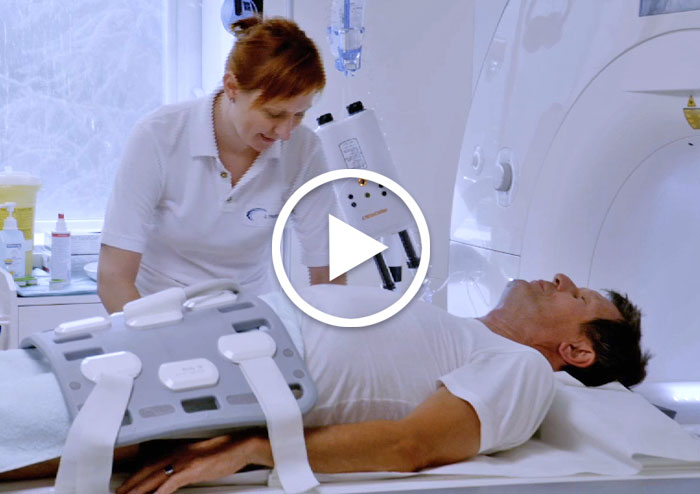
mpMRT Prostata
Multiparametrisches MRT (Kernspin)
Termin für mpMRT ausmachen
Conradia Radiologie »
Telefonische Termine: 089 54240 400

Kontaktformular
mpMRT Prostata
Multiparametrisches MRT (Kernspin)
Termin für mpMRT ausmachen
Conradia Radiologie »
Telefonische Termine: 089 54240 400
Sie setzen sich gerade mit der Möglichkeit auseinander, an Prostatakrebs erkrankt zu sein. Das Ergebnis der Krebsvorsorgeuntersuchung zeigt einen erhöhten Wert des Tumormarkers für Prostatakrebs (PSA). Das PSA (= Prostata spezifisches Antigen) ist ein organspezifischer Marker und wird erfolgreich als Tumormarker für die bösartige Erkrankung der Prostata eingesetzt. Eine Erhöhung des PSA kann allerdings auch andere Gründe haben, weshalb weitere Untersuchungen notwendig sind. Erhärtet sich der Verdacht auf ein PCA (Prostatakrebs) auch in der körperlichen und Ultraschall-Untersuchung, rät Ihnen der Urologe zu weiteren diagnostischen Schritten wie z.B. zu bildgebenden Verfahren und/oder der Prostatabiopsie, einer Gewebeentnahme aus der Prostata mit feingeweblicher Untersuchung.
Sie wissen bereits das Ergebnis der Prostatabiopsie: Sie sind an Prostatakrebs erkrankt und wollen sich nun über die verschiedenen Therapiemöglichkeiten, Heilungschancen und mögliche Nebenwirkungen informieren, um bald mit Ihrem Arzt eine Entscheidung über den bestmöglichen Therapieplan zu besprechen.
Ist Krebs an der Prostata heilbar?
Prostatakrebs ist der häufigste Krebs bei Männern, aber in den meisten Fällen nicht die Todesursache. Etwa 70.000 Männer erkranken jährlich in Deutschland, das durchschnittliche Erkrankungsalter liegt bei ca. 70 Jahren. Früher wurde eine Krebserkrankung viel später diagnostiziert als heute. Dank der besseren Früherkennung und des enormen medizinischen Fortschritts können wir heute viele Krebserkrankungen heilen oder wie eine chronische Erkrankung behandeln. Die Empfehlung zur Früherkennung in der aktuellen Leitlinie lautet: "Männer, die mindestens 45 Jahre alt sind und eine mutmaßliche Lebenserwartung von mehr als 10 Jahren haben, sollen prinzipiell über die Möglichkeit einer Früherkennung informiert werden. Bei Männern mit erhöhtem Risiko für ein Prostatakarzinom [z.B. familiäre Häufung] kann diese Altersgrenze um 5 Jahre vorverlegt werden."
Prostatabiopsie mir MRT-Diagnostik schafft letztendlich Klarheit
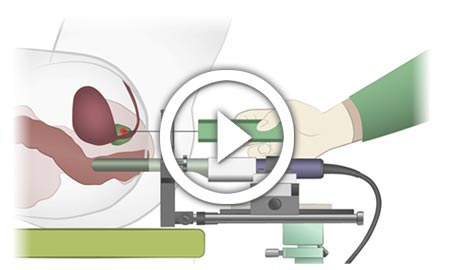
Zweifelsfrei nachweisbar ist das Prostatakarzinom nur durch eine feingewebliche / histologische Untersuchung. Während der Prostatabiopsie entnimmt der Urologe Gewebeproben aus der Prostata, die vom Patholgen auf veränderte Zellen bzw. Krebszellen hin untersucht werden. Dadurch kann beurteilt werden, wie ausgedehnt und/oder aggressiv der Prostatakrebs ist.
Wir empfehlen heute zunehmend die sog. Fusionsbiopsie, ein zweizeitiges Verfahren, also zunächst die bessere Sichtbarmachung tumorverdächtiger Areale durch ein bildgebendes Verfahren, dem multiparametrischen MRT(=Kernspin). Wenn der Radiologe im MRT der Prostata tumorverdächtige Areale gemäß PI-RADS Klassifikation bestätigt, dann wird die Gewebeentnahme aus der Prostata mit dem MRT-unterstützten Ultraschallverfahren in Kurznarkose vom untersuchenden Urologen durchgeführt.
Die Leitlinien der urologischen Fachverbände schreiben dazu:
- Die MRT soll als ergänzende bildgebende Diagnostik nach negativer Biopsie eingesetzt werden, wenn sie den geltenden Qualitätsstandards genügt.
- Die MRT-US-Fusionsbiopsie soll eingesetzt werden, wenn eine den geltenden Qualitätsstandards genügende multiparametrische MRT einen Prostatakarzinom-suspekten Herdbefund aufweist. Die Indikation zur systematischen Biopsie bleibt davon unberührt."
Mehr über die Prostatabiopsie bzw. Fusionsbiopsie erfahren Sie unter www.fusionsbiopsieprostata.de.
Seit September 2017 steht Ihnen ein radiologisches Zentrum direkt in der Klinik in München-Planegg zur Verfügung: www.conradia-radiologie-muenchen.de/prostata-mrt/
Behandlungsplan nach der Prostatakarzinom Diagnostik
Um den richtigen Behandlungsplan für Sie nach einer Prostatakarzinom Diagnostik zu bestimmen, schauen wir uns zunächst das Ergebnis der feingeweblichen, histopathologischen Bestimmung der Prostatabiopsie so wie Ihren persönlichen Gesundheitszustand an. Zudem diskutieren wir mit Ihnen Ihre Vorstellung eines optimalen Behandlungsplans des Prostatakarzinoms, der zu Ihrem zukünftigen Leben mit dieser Erkrankung passen soll. Dabei berücksichtigen wir:
- Wie hoch ist aktuell der PSA-Wert und wie hat sich dieser Tumormarker in den letzten Monaten oder Jahren entwickelt?
- Prostatakrebs ist nicht gleich Prostatakrebs. Wie lautet die Beurteilung der feingeweblichen Untersuchung zur Aggressivität und Bösartigkeit des Tumors? Das wird u.a. mit dem sog. Gleason-Score ausgedrückt.
- Wie groß ist der Tumor, gibt es mehrere?
- Ist der Tumor über die Organgrenze hinausgewachsen?
- Gibt es Metastasen? Wenn ja wo? Patienten mit einem histologisch gesicherten Prostatakarzinom und einem PSA-Wert von > 10 ng/ml oder einem Gleason-Score ≥ 8 oder lokal fortgeschrittenen Tumoren oder Knochenschmerzen sollen eine Skelettszintigraphie erhalten.
- Wie gut ist Ihr sonstiger Gesundheitszustand, also gibt es weitere Erkrankungen, die etwa Ihre Lebenserwartung beeinträchtigen?
- Fühlen Sie sich wohl, wenn wir die Tumorentwicklung zunächst beobachten: Man nennt dies ‚Aktive Überwachung’ oder ‚Active Surveillance’. Alle Parameter, die eine Aussage zur Entwicklung des Prostatakrebses geben, werden engmaschig kontrolliert.
- Oder wollen Sie den Tumor in jedem Fall entfernt wissen?
- Wie können Sie mit den Nebenwirkungen der unterschiedlichen Therapien umgehen?
- Was ist Ihnen für Ihre Lebensqualität besonders wichtig?
Therapie und Behandlungen
Als Primärtherapie zur Behandlung des Prostatakarzinoms stehen operative und strahlenbasierte Verfahren zur Verfügung. Bei weit fortgeschrittenen bzw. metastasierten Prostatatumoren stellt die Hormontherapie und Chemotherapie die Behandlung der Wahl dar. Der Gleason-Score (benannt nach dem amerikanischen Pathologen Gleason) dient als Vorhersage für die Entwicklung der Krebserkrankung. Er beurteilt den Zerstörungsgrad des Prostatadrüsengewebes und damit die Aggressivität des Tumors.
Je höher der sogenannte ,Gleason-Score’ ist, desto aggressiver ist der Prostatakrebs, d.h. umso schneller wächst und wuchert der Krebs. Ein hoher ‚Gleason-Score’ bedeutet auch eine höhere Wahrscheinlichkeit für Metastasenbildung (Tochtergeschwülsten) und eine kürzere Überlebenszeit, wenn keine Behandlung erfolgt.
Prostatakarzinom Behandlung durch Aktive Überwachung / Active Surveillance
Diese Art der Prostatakrebs Behandlung ist für mind. 10% der Männer nach Prostatakrebs-Diagnose der richtige Weg. Wir wollen nur Tumoren behandeln, die den Patienten wirklich gefährden. Epidemiologische Studien zeigen, dass es in Deutschland Übertherapie geben kann: In Zahlen gesprochen, von 100 Männern, die operiert oder bestrahlt wurden, hätten eigentlich nur 50 behandelt werden müssen. Prostatakrebs wächst in der Regel sehr langsam. Deswegen stellen wir die OP-Indikation sehr vorsichtig und behandeln erst dann, wenn eine Progression, d.h. eine Fortentwicklung der Krankheit, zu erkennen ist.
Niedrig aggressive Tumoren werden durch folgende Kriterien definiert
- PSA-Wert < 10ng/ml
- Gleason-Score < 6
- Biopsie: maximal 50% des Gewebes pro Stanze sind Tumorzellen. Es darf kein lokal fortgeschrittener Tumor vorliegen.
In den ersten zwei Jahren führen wir alle drei Monate eine PSA-Kontrolle und eine rektale Ultraschall-Untersuchung durch. Wenn sich das PSA stabil verhält, dann nur noch alle 6 Monate. Nach 6 Monaten kontrollieren wir des Weiteren den klinischen Zustand mit einer Biopsieuntersuchung. Sind die Ergebnisse weiterhin unverändert, dann führen wir zunächst alle 18 Monate, später alle drei Jahre Biopsien durch.
Wenn sich die PSA-Werte innerhalb von 3 Jahren verdoppeln, der Gleason-Score auf mehr als 6 ansteigt und/oder sich der Tumornachweis in der Biopsie verdichtet, dann verlassen wir die aktive Überwachung und wenden uns anderen Behandlungsmethoden zu. Studien zeigen, dass das tumorspezifische Überleben bei Patienten, die mit der heute möglichen Diagnostik keine klinische Progression zeigen, im 10-Jahreszeitraum bei 97% liegen (z.B. Klotz J clin Oncology, 2011).
Wir wollen keinen lebensgefährlichen Krebs übersehen, aber auch nicht harmlose Prostata-Tumoren grundlos behandeln.
Die Therapie und Operation Optionen:
Die vollständige Entfernung der Prostatadrüse inklusive Samenblase, radikale Prostatektomie (RPVE), ist die häufigste Behandlungsform des Prostatakrebses und wird jährlich etwa 25.000 Mal in Deutschland durchgeführt; also bei ca. der Hälfte der männlichen Prostatakrebspatienten.
Man unterscheidet heutzutage 3 verschiedene Operationsmethoden
- Offene Operation (Laparotomie)
- Laparoskopische OP, in sog. Schlüssellochtechnik bei zwei- oder dreidimensionaler Darstellung des OP-Bereichs
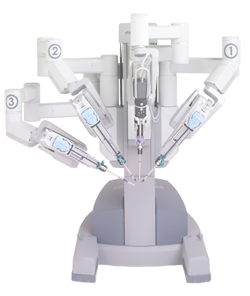
- Roboter-unterstützte OP (z.B. da Vinci®) mit dreidimensionaler Darstellung des OP-Bereichs, auch unter robotisch assistierte laparoskopische radikale Prostatektomie (RALP)
Im Allgemeinen wird diese Behandlungsform empfohlen, wenn der Mann grundsätzlich gesund ist und der Tumor noch nicht die Organgrenze der Prostata überschritten hat. Wir operieren „nerven- und erektionserhaltend“, entfernen die Prostata somit schonend und erhalten beim überwiegenden Teil der Patienten das Erektionsvermögen.
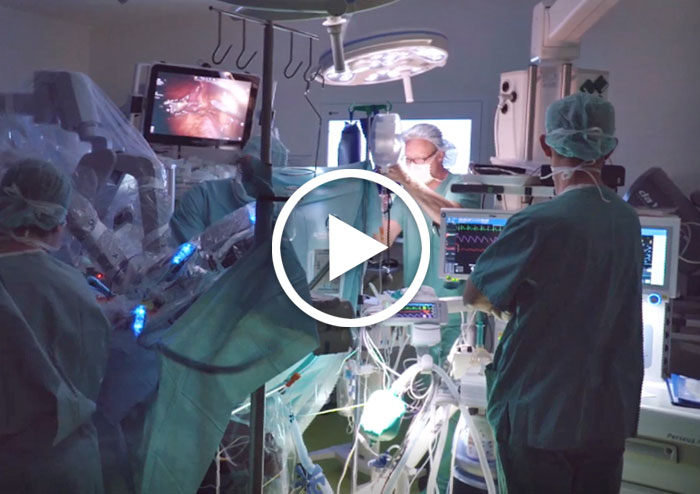
Wir führen 250 Prostataentfernungen pro Jahr durch, bis 2016 meist als offene Operation. Seit 2017 steht unseren Patienten auch die Möglichkeit der roboter-assistierten Operation (da Vinci®) zur Verfügung. Die Prostatektomie ist eine komplexe, diffizile Operation, da sensible Organe wie Harnröhre, Harnblase, Schließmuskel und die Nerven für Erektion und Kontinenz sehr nah aneinander liegen. Für die meisten Patienten ist es schwierig, Erfahrung und Können der Operateure zu beurteilen. Deswegen fragen Sie Ihren Operateur, wie oft er die OP durchgeführt hat. Es wird inzwischen in den Leitlinien der Fachgesellschaft sogar dringend empfohlen, „mindestens 50 Prostatektomien in einer Einrichtung pro Jahr sowie mindestens 25 pro Operateur pro Jahr zu operieren“.
Was ist eine da Vinci®-Roboter-Operation?
Neben Können und Erfahrung des Operateurs gewinnt Hightech eine immer größere Rolle im OP-Saal. In den USA entscheiden sich bereits vier von fünf Patienten für eine roboter-unterstützte Operation (Quelle: National Cancer Institutes). Der „da Vinci®“ Roboter – nach dem italienischen Naturwissenschaftler und Künstler Leonardo da Vinci – verfügt über vier Arbeitsarme. Der Chirurg sitzt an einer Konsole im Operationssaal und fokussiert das Operationsgebiet des Patienten durch eine dreidimensionale Perspektive mit bis zu zehnfacher Vergrößerung, so dass feinste Strukturen wie Nerven und Blutgefäße genau erfasst werden können. In Echtzeit steuert der Chirurg mit seinen Handbewegungen die Arme und die Instrumente millimetergenau mit einer bis zu fünffachen Untersetzung, wobei unwillkürliche Bewegungen oder Händezittern ausgeglichen werden. Der knapp 2 Mio. teure, im Silicon Valley entwickelte und produzierte Operationsroboter unterstützt die Operation des Chirurgen und agiert nicht selbst.
Dieses roboter-unterstützte Verfahren erlaubt uns den Zugang durch mehrere Minischnitte durch die Haut und bringt einige Vorteile gegenüber der herkömmlichen offenen Operationsmethode. Dadurch hat der Chirurg eine bis dato nicht gekannte präzise Operationsmöglichkeit mit möglichst geringem Verletzungspotential der gesunden tumorumgebenen Strukturen, so dass eine nervenschonende OP ermöglicht und die möglichen Risiken von Impotenz und Inkontinenz maßgeblich verringert werden.
Profitieren Sie vom da Vinci®-Operationssystem?
Der Roboter arbeitet in Schlüsselloch-Technik – das bedeutet, dem Operateur reichen kleinste Schnitte, um die Arbeitsarme des Roboters ins Operationsgebiet zu bringen. Des Weiteren gibt da Vinci® dem Chirurgen eine erhöhte Fingerfertigkeit und erzielt dadurch eine minimal mögliche Verletzung relevanter Nerven- und Gefäßstrukturen. Dadurch erholt sich der Patient schneller bei geringeren Nebenwirkungen wie z.B. Impotenz und Inkontinenz.
Infokasten Vorteile gegenüber herkömmlicher Verfahren
- Geringerer Blutverlust und damit geringere Notwendigkeit von Bluttransfusionen
- Geringere Nervenschädigung und damit geringere Wahrscheinlichkeit, (vorübergehend) impotent oder inkontinent zu werden
- Geringere Schmerzen
- Geringeres Infektionsrisiko
- Schnellere Rehabilitation / Genesung
- Bessere Krebskontrolle
Coronato, Journal of Robotic Surgery, 2009
Ist Strahlenbehandlung bei einem Prostatakarzinom eine Alternative für Sie?
Die Strahlentherapie ist zumeist eine gute Alternative für die Behandlung eines aggressiven Prostatakrebses und wird bevorzugt bei älteren Männern durchgeführt, bei denen eine eingeschränkte OP-Fähigkeit vorliegt.
Durch Strahlentherapie wird das Wachstum der Krebszelle gestoppt und die Krebszelle letztendlich zerstört. Ein Vorteil der Behandlungsmethode ist, dass auch sogenannte Krebsvorläuferzellen absterben.
In der Regel erfolgt über 8 Wochen einmal täglich die Bestrahlung mit einem Linearbeschleuniger in einem Strahlentherapeutischen Zentrum. Es wird im Vorfeld genau berechnet, dass im Tumorareal eine möglichst hohe Strahlendosis durch multiple Einstrahlungsrichtungen ankommt, möglichst ohne nahe daran liegende Strukturen wie Darm oder Blase zu schädigen.
Während Impotenz und Inkontinenz als Nebenwirkung der Behandlung weniger häufig als bei der operativen Entfernung der Prostata vorkommen, treten Komplikationen infolge der Strahlenschädigung von Blase und Darm häufiger auf.
Es gibt als strahlentherapeutische Alternative die sogenannte LDR-Brachytherapie, die Bestrahlung von innen. Dabei werden während eines ambulanten Eingriffs in Narkose wenige millimetergroße Stifte mit der radioaktiven Strahlungsquelle (sog. Seeds) in das Tumorareal der Prostata eingebaut. Das Tumorgewebe wird durch hochdosierte, punktgenaue Strahlung von innen zerstört. Diese äußerst präzise und nebenwirkungsarme Form der interstitiellen Strahlentherapie ist neben der Radikaloperation und der Bestrahlung von außen eine gemäß allen nationalen und internationalen Leitlinien empfohlene primäre Therapieoption beim Prostatakrebs im Niedrig-Risikostadium.
Weitere Informationen: www.ukmp.de/...
Welche Risiken gibt es bei der Behandlung?
Jedes chirurgische Verfahren birgt ein gewisses Risiko. Erfahrung der Chirurgen wie ggf. die Robotik-Technologie erlauben eine möglichst geringe Schädigung der umliegenden Nerven- und Gefäßstrukturen. Dadurch erleben Männer heutzutage geringere und zeitlich kürzer andauernde Nebenwirkungen.
Mögliche Nebenwirkungen nach der Entfernung der Prostata sind die erektile Dysfunktion (ED) wie unwillkürlichem Urinverlust (Inkontinenz).
Viele Männer erleben eine gewisse Beeinträchtigung der Erektionsfähigkeit nach der Operation. Erfahrung des Chirurgen,roboter-unterstütztes OP-Verfahren und das Tumorstadium (je früher, desto besser) unterstützen maßgeblich die Wahrscheinlichkeit, dass sich die Erektionsfähigkeit innerhalb des ersten Jahres nach der OP wieder komplett normalisiert. Wenn Sie vor der OP bereits Probleme mit der Erektionsfähigkeit hatten, werden Sie auch ein höheres Risiko für die Entwicklung einer erektilen Dysfunktion nach der OP haben.
Stanford et al, Urinary and sexual function after radical prostatectomy for clinically located prostate cancer. JAMA Network, 19
Der Großteil der Männer erlebt eine vorübergehende Störung des Harnverhaltens: Bei 81% der Männer normalisiert es sich innerhalb der ersten drei Monate, bei ca. 95% innerhalb des ersten postoperativen Jahres. Eine sogenannte Stressinkontinenz verursacht beim Husten, Niesen, Lachen oder körperlichen Training, dass der Harn nicht gehalten werden kann, so dass vorübergehend Einlagen getragen werden sollten.
Finkelstein et al; Open Versus Laparoscopic Versus Robot-Assisted Laparoscopic Prostatectomy: The European and US Experience, Rev Urol. 2010 Winter; 12(1): 35–43; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2859140/
Assad et al;Robotic Prstatectomy – a review; MedGenMed. 2004; 6(4): 20; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1480556/
Warum ist die Urologische Klinik München-Planegg eine gute Klinik zur Diagnose?
- Erfahrung: Wir behandeln 1000 Patienten pro Jahr an Prostatakrebs. Unsere Chefärzte weisen eine über 20-jährige OP-Erfahrung auf. Das Risiko für Impotenz und Inkontinenz ist nicht an allen Krankhäusern gleich und hängt erheblich von der Erfahrung der Operateure ab. Für die Operation der Prostata steht der da Vinci® Roboter zur Verfügung.
- Patientenzufriedenheit: Gerne können Sie sich auf der Website klinikbewertungen.de erkundigen.
- Behandlungsräume wie Operationssäle sind 2017 komplett renoviert worden. Die Klinik wird als „Top Nationales Krankenhaus im Bereich der Prostataerkrankung“ bewertet (Focus Klinikliste 2017).
- Unsere Chefärzte zählen zu den ‚Top-Medizinern‘ in der Urologie 2015 (Focus Ärzteliste 2015)
- Unsere Mitarbeiter möchten Ihnen einen angenehmen Klinikaufenthalt bereiten.
Was können Sie nach einer Prostatakarzinom Diagnostik tun?
- Versuchen Sie, Gelassenheit zu bewahren: Tumor ist nicht gleich Tumor, zumeist ist Prostatakrebs nicht lebensbedrohlich!
- Nehmen Sie sich bitte Zeit und informieren sich ausführlich beim Facharzt. Lassen Sie sich nicht von den Publikationen im Internet verrückt machen.
- Holen Sie sich eine Zweitmeinung ein.
- Sprechen Sie offen mit Partner, Familie und Freunden über Ihre Erkrankung und kontaktieren Sie Menschen, die bereits behandelt wurden.
Wie können Partner, Angehörige und Freunde unterstützen?
- Eine Krebsdiagnose verunsichert Betroffene und Angehörige. Unterstützen Sie den Patienten, indem Sie offen miteinander sprechen. Begleiten Sie nach Möglichkeit Ihren Partner zu Zweitmeinungsgesprächen. Notieren Sie zuvor alle Fragen, die Sie und Ihr Partner dem Arzt stellen möchten. Fragen auch Sie gezielt nach Nebenwirkungen aller Therapieoptionen.
- Finden Sie heraus, wer in Ihrem Umfeld bereits an Prostatakrebs erfolgreich behandelt wurde und fördern Sie den Erfahrungsaustausch. Ermutigen Sie Ihren Partner, eine Selbsthilfegruppe aufzusuchen. Der Austausch mit anderen Betroffenen ist wichtig.
noch Fragen?
Kontaktformular
mpMRT Prostata
Multiparametrisches MRT (Kernspin)
Termin für mpMRT ausmachen
Conradia Radiologie »
Telefonische Termine: 089 54240 400

Kontaktformular
mpMRT Prostata
Multiparametrisches MRT (Kernspin)
Termin für mpMRT ausmachen
Conradia Radiologie »
Telefonische Termine: 089 54240 400